ภาวะกระดูกพรุน (Osteoporosis) เป็นภาวะที่มีความหนาแน่นของเนื้อกระดูกลดลง ส่งผลให้กระดูกขาดความแข็งแรง ทำให้กระดูกแตกหักได้ง่ายแม้เกิดอุบัติเหตุเพียงเล็กน้อย ถ้ากลไกการสร้างและทำลายกระดูกไม่สมดุลกัน เช่น มีการสลายกระดูกมากเกิน หรือมีการสร้างกระดูกน้อยเกินไป หรือขาดแคลเซียม ก็จะทำให้เกิดโรคกระดูกพรุนได้ มักพบในผู้หญิงมากว่าผู้ชาย ตั้งแต่ช่วงอายุ 30 - 40 ปี โดยเฉพาะผู้หญิงในช่วง 5 ปีแรกหลังหมดประจำเดือน นอกจากนี้ การไม่ออกกำลังกาย การขาดแคลเซียมและวิตามินดี การสูบบุหรี่ หรือการใช้ยาบางชนิดก็ทำให้มวลกระดูกลดลงได้รวดเร็วเช่นกัน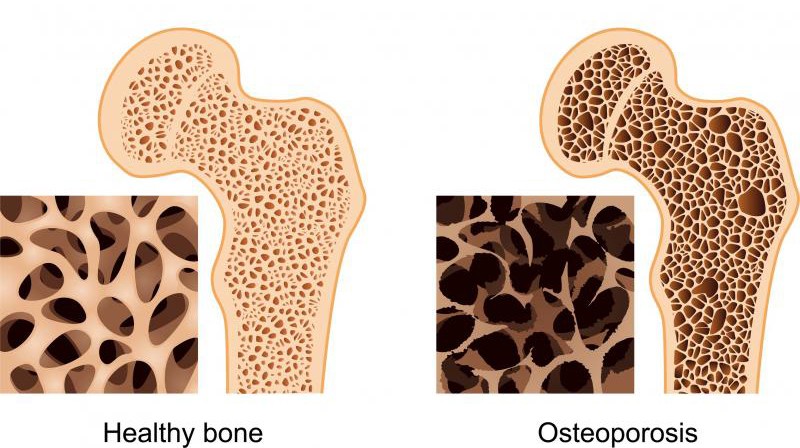
ภาวะกระดูกพรุนนับว่าเป็น “มฤตยูเงียบ” เนื่องจากภาวะกระดูกพรุนนั้นจะไม่มีอาการเตือนล่วงหน้ามาก่อน อาการของโรคกระดูกพรุนนี้มักค่อย ๆ เกิดขึ้นโดยที่เราไม่ทันได้สังเกตเห็น เช่น รู้สึกปวดตามบริเวณเอว หลัง ข้อมือหรือเริ่มมีรูปร่างเปลี่ยนไป เช่น หลังโก่ง ไหล่งุ้ม หรือเตี้ยลง เป็นต้น จะรู้ว่ามีกระดูกพรุนก็ต่อเมื่อเกิดกระดูกหักเสียแล้ว บริเวณที่พบกระดูกหักจากภาวะกระดูกพรุนได้บ่อย ได้แก่ บริเวณกระดูกข้อมือ กระดูกหลัง และกระดูกสะโพก ซึ่งการหักของกระดูก โดยเฉพาะอย่างยิ่งบริเวณกระดูกสะโพกในคนที่มีภาวะกระดูกพรุนนั้น เป็นสาเหตุที่ทำให้เกิดความพิการ เดินไม่ได้ต้องทนทุกข์ทรมาน และมีภาวะแทรกซ้อนอื่น ๆ ตามมาอีกมากมาย ดังนั้นเราควรที่จะป้องกันหรือรีบรักษาภาวะกระดูกพรุนตั้งแต่ระยะเริ่มต้น เพื่อป้องกันไม่ให้มีกระดูกหักเกิดขึ้น
เราจะทราบได้อย่างไรว่ามีภาวะกระดูกพรุน
การตรวจวินิจฉัยภาวะกระดูกพรุนทำได้หลายวิธี สำหรับวิธีที่นิยมทำกันในปัจจุบัน คือการตรวจวัดความหนาแน่นของกระดูก (Bone Mineral Density-BMD) ซึ่งสามารถตรวจวินิจฉัยภาวะกระดูกพรุนได้ตั้งแต่ระยะเริ่มต้น
ผู้ที่ควรได้รับการตรวจ BMD (Bone Mineral Density-BMD)
1. ผู้หญิงวัยหมดประจำเดือนหรือ ผ่าตัดรังไข่ออกทั้ง 2 ข้าง
2. ผู้ชายอายุ 65 ปีขึ้นไป
3. ผู้ชายและผู้หญิงทุกกลุ่มอายุที่มีความเสี่ยง ดังนี้
3.1 กระดูกหักในผู้สูงอายุ
3.2 มีบิดาหรือมารดาที่เคยกระดูกสะโพกหัก
3.3 คนไข้ที่ได้รับยาเสตียรอยด์เป็นเวลานานกว่า 3 เดือน
3.4 ผู้หญิงที่มีดัชนีมวลกาย (Body mass index ,BMI) น้อยกว่า 19
4. คนที่มีโรคหรือภาวะที่ทำให้มวลกระดูกลดลงเช่น โรคข้ออักเสบรูมาตอยด์ ภาวะต่อมพาราไทรอยด์ทำงานมากเกินไป
5. ผู้ป่วยที่แพทย์จะเริ่มให้ยาเพื่อการรักษาภาวะกระดูกพรุน
6. ผู้ป่วยที่แพทย์ต้องการติดตามผลการรักษา หลังจากให้ยาเพื่อรักษาภาวะกระดูกพรุน
ข้อดีของการตรวจ BMD (Bone Mineral Density-BMD)
1. ให้ความถูกต้องแม่นยำสูงผู้รับการตรวจได้รับปริมาณรังสีน้อย
2. สามารถใช้ตรวจกระดูกได้หลายส่วนรวมทั้งมวลกระดูกทั่วร่างกาย ด้วยคลื่นเอกซเรย์ที่มีความแม่นยำสูง
3. ใช้เวลาในการตรวจรวดเร็วและทราบผลทันที
ขั้นตอนการตรวจความหนาแน่นมวลกระดูก
การตรวจความหนาแน่นมวลกระดูกด้วยเทคนิค DEXA ซึ่งเป็นการตรวจที่แพร่หลายที่สุด จะเริ่มด้วยการที่ผู้รับการตรวจจะเปลี่ยนเสื้อผ้าในชุดที่สบาย นำชิ้นส่วนโลหะออกจากร่างกาย (ในกรณีที่ผู้รับการตรวจใส่ข้อมือ สะโพกเทียมจะได้รับการตรวจในข้อสะโพกฝั่งตรงข้ามหรือกรณีใส่เหล็กดามกระดูกสันหลังก็จะได้รับการตรวจในกระดูกสันหลังส่วนเอวที่ไม่มีเหล็กอยู่) จากนั้นผู้รับการตรวจจะนอนบนเตียงตรวจ เจ้าหน้าที่จะจัดตำแหน่งร่างกายที่เหมาะสมแล้วเริ่มการตรวจด้วยการปล่อยรังสีเอกซ์ พลังงานต่ำ

ข้อห้าม
1. ผู้หญิงตั้งครรภ์
2. เพิ่งเข้ารับการตรวจที่ต้องรับประทานสารทึบรังสี หรือสารกัมมันตรังสี
3. ผู้ป่วยที่มีข้อจำกัดในการจัดท่าที่เหมาะสมสำหรับการตรวจ
ฉะนั้นเพื่อป้องกันภาวะกระดูกพรุน ควรสะสมมวลกระดูกให้มากที่สุดตั้งแต่วัยเด็ก รับประทานอาหารให้ครบ 5 หมู่ และรับประทานอาหารที่ให้แคลเซียมมาก เช่น ผลิตภัณฑ์จากนม กุ้งแห้ง ปลาตัวเล็ก ๆ งาดำ ผักใบเขียว เช่น ผักกวางตุ้ง ผักคะน้า ผักบร็อคโคลี่ และควรออกกำลังกายอย่างสม่ำเสมอ งดการสูบบุหรี่ และดื่มเครื่องดื่มที่มีแอลกอฮอล์ ที่สำคัญอย่าลืมตรวจสุขภาพและตรวจวัดความหนาแน่นของมวลกระดูกอย่างน้อย 1 ครั้ง/ปี